






 Рейтинг: 4.2/5.0 (1874 проголосовавших)
Рейтинг: 4.2/5.0 (1874 проголосовавших)Категория: Бланки/Образцы
Диспансеризация, или диспансерное наблюдение, представляет собой метод контроля состояния здоровья определенных групп людей. Эти мероприятия характеризуются периодичностью и точностью проведения. Они нужны для уточнения лабораторных, рентгенологических и других результатов обследований, проведенных лицам, состоящим на диспансерном учете.
Диспансеризация здоровых лицОшибочным является мнение, что диспансеризации подвержены только больные люди. Те, кто не страдает какими-либо заболеваниями, также наблюдаются специалистами с определенной периодичностью.
Среди здоровых людей диспансерное наблюдение проходят следующие лица:
Цель наблюдения здоровых лиц заключается в сохранении трудоспособности на высоком уровне, поддержании состояния здоровья, выявлении заболеваний на ранних стадиях и возможности проведения профилактических мероприятий.
К этой группе лиц, находящихся под наблюдением, относятся пациенты, имеющие хронические заболевания, реконвалесцентные больные после острых болезней и лица, имеющие генетические аномалии и врожденные пороки.
Организация диспансерного наблюдения больных основана на следующих мероприятиях:

Диспансерное наблюдение после купирования острой стадии заболевания требует проведение мероприятий по продлению срока ремиссии, а также реабилитационных мер для восстановления функционирования основных органов и систем организма.
Основные задачиДиспансерное наблюдение пациентов имеет определенные задачи, которые заключаются в выявлении лиц, относящихся к группе риска, а также пациентов, имеющих заболевание на ранней стадии его проявления.
Показаны наблюдение и активные мероприятия по оздоровлению, обследование пациентов, их лечение и восстановление после болезни. Кроме того, создаются специализированные базы данных, содержащие информацию обо всех лицах, находящихся под наблюдением.
Какие бывают виды профилактических осмотров?Кроме того, диспансерное наблюдение может быть индивидуальным и массовым. Индивидуальное проводится в случае, если конкретный человек обратился за помощью к врачу, или был произведен визит на дому, если пациент попал для лечения в стационар или контактировал с инфекционным больным.

Массовые осмотры проводятся в учебных учреждениях, военкоматах, на предприятиях. Эти обследования, как правило, имеют комплексный характер и сочетают в себе периодические осмотры и целевые.
Группы наблюденияПосле проведения осмотра и оценки состояния человека последнего относят к определенной группе наблюдения:
Диспансерное наблюдение состоит из нескольких основных этапов. Первый из них включает учет и обследование пациентов, а также формирование групп, которым необходим дальнейший контроль. Средний медицинский работник проводит учет списков населения, переписывая данные о каждом пациенте.
Второй этап состоит из проведения наблюдения за здоровьем тех, кто нуждается в лечении и профилактических мероприятиях. Первая группа диспансеризуемых подвергается осмотру один раз в год в заранее запланированное время. Что касается остальных пациентов, то терапевт или семейный врач должны использовать любую возможность, чтоб отправлять их на плановые осмотры.
За группой Д2 наблюдают, чтоб уменьшить факторы риска заболевания, откорректировать гигиеническое поведение. Обязательный акцент ставится на больных, которые страдали острыми заболеваниями, чтоб избежать развития процесса хронизации.

Для третьей группы диспансерного наблюдения специалист составляет план, в котором обозначаются принципы индивидуального лечения и оздоровительных мер, консультации узких специалистов, применение медикаментозных средств, элементов физиотерапии, проведение профилактических и реабилитационных мероприятий.
В течение года, после каждого обследования, вносятся коррективы в план диспансерного учета. По окончании очередного года диспансерного контроля заполняется эпикриз, в котором указываются такие моменты:
Во многих лечебно-профилактических учреждениях в карту пациента вклеивается план-эпикриз, который позволяет экономить время на заполнение итоговых и промежуточных документов.
Третий этап диспансеризации основывается на ежегодной оценке итогов работы лечебного учреждения, рассмотрении положительных и отрицательных результатов. Проводится пересмотр выполняемых мероприятий и вносятся определенные коррективы для усовершенствования.
Заболевания, подлежащие диспансерному контролюДиспансерное наблюдение хронических больных проводится в случае наличия следующих заболеваний:
Под наблюдением хирурга находятся лица, страдающие варикозным расширением вен, эндартериитом, флебитом, тромбофлебитом, пострезекционными последствиями.
Если в поликлинике присутствуют узкие специалисты всех направленностей, то больной состоит на учете не у своего участкового терапевта, а у врача, занимающегося непосредственно клиническим случаем.
Диспансерное наблюдение всех групп населения осуществляется на основании приказов Министерства здравоохранения.
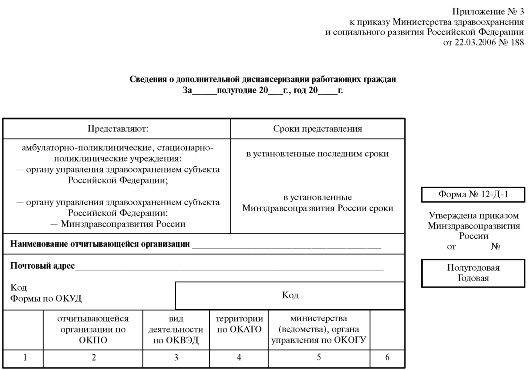
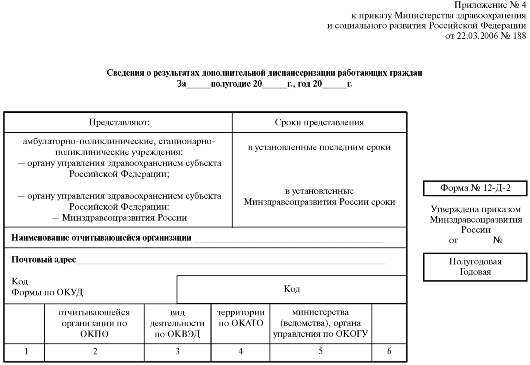
Для того чтобы держать под контролем лиц, нуждающихся в диспансерном наблюдении, и не упустить ничего важного, существует специальная медицинская документация.
1. Форма № 278 составляется на предприятиях, в учебных и детских дошкольных учреждениях администрацией. Сюда вносятся данные о каждом лице, проходящем профилактические осмотры: Ф.И.О. дата осмотра и конечные результаты.
Медицинская карта амбулаторного пациента считается основным документом. Все карты хранятся в поликлинической картотеке. В правом углу вверху красным цветом отмечается буква "Д". Здесь же указывается причина и дата постановки на учет. После снятия с учета здесь же отмечается дата окончания. В карте фиксируются данные обо всех осмотрах больного специалистами, результаты обследований, назначение лечения. Это дает возможность участковому терапевту оценить полноту обследования и общее состояние пациента.
3. Эпикриз, заполняемый по итогам каждого года, делают в двух экземплярах. Один вклеивается в амбулаторную карту, а второй передается в отдел статистики. Все эпикризы проверяет и подписывает глава отделения.
4. Форма Ж30 - контрольная карта состоящего на "Д"-учете. Контрольная карта создается исключительно для удобства. Один документ соответствует одной нозологической форме заболевания. Их располагают в разных ящиках, в зависимости от месяца, когда пациент должен в следующий раз прийти на осмотр и обследование. Ежемесячно средние медицинские работники просматривают картотеку, выбирают больных, которые должны проходить обследование в текущем месяце, и присылают им вызов о необходимости прийти в поликлинику.

Основываясь на результатах обследования, врачи разделяют всех пациентов на следующие группы диспансерного наблюдения:
В начале каждого плана специалист указывает задачу для конкретного пациента, поскольку нагрузка на участковых врачей достаточно велика: через них проходит большое количество лиц, и терапевт не в состоянии помнить мелкие детали относительно уровня здоровья конкретного больного.
Во второй раздел индивидуального плана вносятся советы и рекомендации по поводу трудоспособности и возможных условий работы. Если пациент имеет определенную группу инвалидности, то указываются сроки диспансерного наблюдения и дату переосвидетельствования.
Следующий пункт включает рекомендации по диетическому питанию и сроки, в течение которых пациент должен его придерживаться. Также указывается возможный уровень физической нагрузки и активности.
Особенности проведения лечебных мероприятий и профилактики включают не только конкретное указание медикаментов, доз и сроков их применения, но и определение метода терапии (в виде физиотерапии, санаторно-курортного лечения). Также указываются конкретные даты осмотра больного специалистами, а при необходимости и приход медицинских работников на дом.
Диспансеризация детейДиспансерное наблюдение детей первого года жизни проводится массово. Ребенок осматривается педиатром каждый месяц. Оцениваются его антропометрические данные, общее состояние, работа жизненно важных органов и систем. Это необходимо не только для выявления патологий, но и для предотвращения их появлений и определения склонности к тем или иным заболеваниям.

Диспансерное наблюдение детей участковым педиатром показано не только новорожденным и грудным детям, но и пациентам из группы риска, лицам с хроническими заболеваниями и детям, которые не посещают дошкольные учреждения.
Роль медицинской сестры в "Д"-учетеДиспансерное наблюдение больных требует больших затрат сил и времени. Огромную роль в диспансеризации играет средний медицинский персонал. В обязанности медицинской сестры входит:
Первое посещение диспансеризуемого на дому лучше провести вместе с врачом. Следует обратить внимание на условия жизни пациента и санитарно-гигиенические нормы в месте проживания, узнать, кто имеет возможность обеспечивать его всем необходимым, с кем он живет.
Статистика амбулаторно-поликлинических учреждений
Статистические показатели амбулаторно-поликлинических учреждений разрабатываются на основе форм первичной учетной медицинской документации амбулаторно-поликлинических учреждений. Они используются для анализа деятельности отдельных учреждений здравоохранения и амбулаторно-поликлинической помощи в целом. Условно показатели медицинской деятельности амбулаторно-поликлинических учреждений можно сгруппировать следующим образом:
показатели объемов амбулаторно-поликлинической помощи ;
показатели нагрузки персонала ;
показатели диспансеризации населения.
ПОКАЗАТЕЛИ ДИСПАНСЕРИЗАЦИИ НАСЕЛЕНИЯ
Диспансеризация является ведущим направлением в деятельности амбулаторно-поликлинических учреждений, включающим комплекс мер по раннему выявлению заболеваний, постановке на учет и лечению больных, предупреждению возникновения и распространения заболеваний, формированию здорового образа жизни.
Для раннего выявления заболеваний и проведения необходимых лечебно-профилактических и оздоровительных мероприятий проводятся профилактические медицинские осмотры населения, по результатам которых все осмотренные разделяются на три группы диспансерного наблюдения:
группа - здоровые - лица, не предъявляющие никаких жалоб, не имеющие в анамнезе хронических заболеваний или нарушений функций отдельных органов и систем, у которых при обследовании не найдено отклонений от установленных границ нормы.
группа - практически здоровые — лица, имеющие в анамнезе острое или хроническое заболевание, не сказывающееся на функциях жизненно важных органов и не влияющее на трудоспособность.
группа — больные хроническими заболеваниями — подразделяются на лиц:
с компенсированным течением заболевания, редкими и непродолжительными потерями трудоспособности;
с субкомпенсированным течением заболевания, частыми обострениями и продолжительными потерями трудоспособности;
с декомпенсированным течением, устойчивыми патологическими изменениями, ведущими к стойкой утрате трудоспособности.
Для анализа диспансерной работы используют три группы показателей:
Показатели охвата (частоты) диспансерным наблюдением
показатели частоты охвата диспансерным наблюдением
показатели структуры охвата диспансерным наблюдением
Показатели качеcтва диспансерного наблюдения
Показатели эффективности диспансерного наблюдения
Показатели частоты и структуры охвата диспансерным наблюдением
Показатель полноты охвата населения диспансерным наблюдением дает общее представление об уровне организации динамического наблюдения за состоянием здоровья населения, и его значения колеблются в интервале 60-70% по отдельным субъектам Российской Федерации.
Более точно оценить организационный уровень работы по диспансеризации населения можно, рассчитав показатель доли больных (здоровых, практически здоровых), состоящих на диспансерном учете, который представляет собой процентное отношение числа больных, состоящих на диспансерном учете по поводу конкретного заболевания, к общему числу зарегистрированных больных с данным заболеванием. Показатель определяется раздельно по группе диспансерного наблюдения.
Для больных, страдающих социально значимыми заболеваниями (сахарный диабет, злокачественные новообразования, психические расстройства и расстройства поведения, ВИЧ-инфекция, туберкулез и др.), этот показатель должен приближаться к 100 %. При этом важно знать, в течение какого периода времени больной с впервые в жизни установленным диагнозом взят на учет для последующего динамического наблюдения. Для этих целей рассчитывается показатель своевременности взятия больных на диспансерный учет. Как правило, для расчета этого показателя берется временной интервал с момента выявления заболевания до момента постановки больного на диспансерный учет, равный году, хотя, по опыту работы, этот период времени не должен превышать 30 дней.
Показатель структуры больных, состоящих на диспансерном наблюдении, также дает представление об уровне организации работы по диспансеризации населения. Представляет собой процентное отношение больных, состоящих на диспансерном учете по поводу конкретного заболевания, к общему числу зарегистрированных больных с данным заболеванием.
Показатель доли больных (здоровых, практически здоровых), состоящих на диспансерном учете и показатель структуры больных, состоящих на диспансерном наблюдении целесообразно рассчитывать для взрослых, подростков и детей, а также по нозологическим формам - раздельно.
Общее число лиц данной возрастной группы, подлежащих вакцинации
Показатели эффективности диспансерного наблюдения
Под показателями эффективности диспансерного наблюдения следует понимать показатели, оценивающие достижение поставленной цели диспансеризации, конечных результатов. К показателям эффективности диспансеризации можно отнести динамика заболеваемости и болезненности по данным ЗВУТ для работающих; общей заболеваемости по основной и сопутствующей патологии; госпитализированной заболеваемости; инвалидизация, в том числе первичная; летальность; исходы диспансеризации по данным годовых эпикризов выздоровление, улучшение, без перемен, ухудшение.
Оценку эффективности диспансеризации следует проводить раздельно по группам:
здоровые, больные лица, перенесшие острые заболевания;
больные хроническими заболеваниями.
Критерием эффективности диспансеризации здоровых (I группа диспансерного наблюдения) является отсутствие заболеваний, сохранение здоровья и трудоспособности (отсутствие перевода в группу больных).
Критерием эффективности диспансеризации лиц, перенесших острые заболевания (II группа диспансерного наблюдения), является полное выздоровление и перевод в группу здоровых.
Критерием эффективности диспансеризации лиц, страдающих хронической патологией (III группа диспансерного наблюдения) является стойкая ремиссия (отсутствие обострений заболевания).
Кроме этого эффективность диспансеризации подтверждается показателем заболеваемости с временной утратой трудоспособности (с случаях и днях) по конкретным нозологическим формам, по поводу которых больные были взяты на диспансерное наблюдение, если наблюдается его снижение. Показатель сравнивают с показателем за предыдущий год или за несколько лет (наиболее полное представление об эффективности диспансеризации дает сравнение за 3 - 5 лет); показатель первичной инвалидности диспансеризируемых; показатель доли больных, состояние которых улучшилось в течение года (III группа диспансерного наблюдения); показатель смертности лиц, находящихся на диспансерном учете (на 1000 диспансеризированных);
Общее число инвалидов ВОВ, состоящих на диспансерном наблюдении
Диспансеризация - система работы лечебно-профилактических учреждений, заключающаяся в активном наблюдении за здоровьем определенных контингентов населения, в изучении условий для труда и быта, в обеспечении их правильного физического развития и сохранения здоровья, а также в предупреждении заболеваний путем проведения соответствующих лечебно-профилактических, санитарно-гигиенических и социальных мероприятий.
Основу диспансеризации составляет диспансерный метод, который заключается в постоянном медицинском наблюдении за лицами, состоящими на учете, осуществлении по отношению к ним мер индивидуальной и общественной профилактики, а также в оздоровлении условий труда и быта. С помощью диспансерного метода осуществляется синтез лечебного и профилактического принципов в медицине.
Успешное проведение диспансеризации во многом зависит от участия в ней широкой общественности. Только опираясь на помощь и содействие общественного актива, диспансеры и поликлиники могут расширять масштабы и совершенствовать формы диспансеризации.
В отечественном здравоохранении исторически определились и практически оправдали себя два основных принципа отбора контингентов лиц, подлежащих диспансеризации: это социальный и медицинский. В соответствии с ними в настоящее время диспансерным наблюдением в основном охвачены определенные группы здоровых людей, объединенных общими возрастно-физиологическими особенностями (дети, подростки, беременные и т. д.) или условиями труда (рабочие определенных профессий, учащиеся, спортсмены и др.), и уже заболевшие с конкретными определенными заболеваниями легких, сердечно-сосудистой, эндокринной систем и т. д. Новым этапом в системе деятельности практического здравоохранения является намеченная программа и начинающаяся работа по введению в стране ежегодной диспансеризации всего населения.
Цели, которые преследуют нынешние принципы диспансеризации и всеобщая ежегодная диспансеризация, едины и предусматривают следующее. Для здоровых лиц - сохранение и дальнейшее укрепление их здоровья, обеспечение правильного физического и психического развития, создание оптимальных условий труда и быта, предупреждение возникновения и развития заболеваемости, сохранение трудоспособности.
Для больных - выявление заболеваний в ранней стадии формирования патологического процесса, предупреждение возникновения и развития заболеваемости, сохранение трудоспособности. В конечном итоге главной целью диспансеризации должно стать снижение заболеваемости и инвалидности, повышение средней продолжительности жизни больных и активной работоспособности.
Участковый терапевт должен понимать, что диспансеризация - непрерывный и постоянный процесс, объединяющий самые различные формы лечебно-оздоровительных, социально-гигиенических мероприятий и санитарно-просветительской работы. Врач должен знать, что непременным условием успешной диспансеризации и выполнения поставленных перед ней целей и задач может и должно быть только при динамическом наблюдении за здоровыми и больными, взятыми на диспансерный учет, проведении всего комплекса лечебных и профилактических мероприятий.
Динамическое наблюдение включает в себя организацию медицинских осмотров, обследование, определение и уточнение характера, частоты наблюдения, систему активных вызовов и посещений на дому, медикаментозную терапию.
К лечебно-оздоровительным мероприятиям, проводимым диспансерным больным, относятся следующие:
противорецидивное лечение в амбулаторно-поликлинических условиях;
лечение в дневном стационаре поликлиники;
стационарное лечение в плановом порядке;
оздоровление в санаториях, пансионатах, санаториях-профилакториях, домах отдыха, на курортах;
психотерапия, психологическая коррекция.
Кроме того, динамическое наблюдение включает в себя оценку эффективности диспансеризации, ведение первичной документации и анализ информации в банке данных.
В настоящее время выделяют следующие виды диспансеризации:
диспансеризация больных, перенесших острые терапевтические заболевания;
диспансеризация хронических больных;
диспансеризация декретированных контингентов;
диспансеризация здоровых людей.
Полнота и качество контроля за обследованием больных определяются возможностями лечебного учреждения, наличием, оснащенностью диагностических кабинетов, укомплектованностью штатов, в том числе специалистами. Однако, независимо от этих возможностей, при каждом контрольном наблюдении за диспансерным больным обязательным является исследование мочи и крови. В зависимости от заболевания и по показаниям проводятся и другие лабораторно-инструментальные исследования.
При некоторых заболеваниях возникает необходимость в консультациях специалистов (указанных в приказе № 770): отоларинголога, невропатолога, стоматолога и др. рекомендации которых и их реализация могут оказать существенное влияние на течение и прогноз заболевания диспансерного больного. Задача врача-терапевта организовать необходимую консультацию. Естественно, что врач-терапевт не в состоянии наблюдать всех больных своего участка, и поэтому под его наблюдением находится только часть больных (150-170 человек) с определенной патологией внутренних органов.
Диспансеризацию другой части больных терапевтического профиля проводят врачи других специальностей (кардиолог, ревматолог и др.). Для них установлен перечень заболеваний, при которых больные подлежат диспансеризации именно у них. Это вполне оправдано и обосновано, т. к. квалификация врачей-специалистов пока остается выше, чем у терапевтов.
В настоящее время врачи-терапевты и другие специалисты проводят диспансеризацию в основном по отношению трех групп больных: первой - больных, перенесших острые заболевания, второй - больных, страдающих хроническими заболеваниями, и третьей - больных с врожденными (генетическими) заболеваниями и пороками развития.
Динамическое наблюдение за лицами, перенесшими острые заболевания, необходимо с целью предотвращения перехода болезни в хроническое течение и возникновения осложнений. Частота и длительность наблюдения зависят от нозологической формы, характера течения острого процесса, возможных последствий. Оно должно проводиться с учетом характера остаточных явлений перенесенного заболевания, которые вызвали лишь кратковременную потерю трудоспособности и не привели к стойкому нарушению по трудоспособности, инвалидности.
В зависимости от указанных обстоятельств динамическое наблюдение за больными, перенесшими острые заболевания, может быть кратковременным (от 2-х недель до 3-х месяцев) и продолжительным (от 6-ти месяцев до 24-х месяцев). По исчезновении последствий или отсутствии таковых при остром заболевании эти больные могут быть переведены в группу здоровых. В случае перехода, в силу различных причин, острого заболевания в хроническую форму больные подлежат динамическому наблюдению как страдающие хроническими заболеваниями.
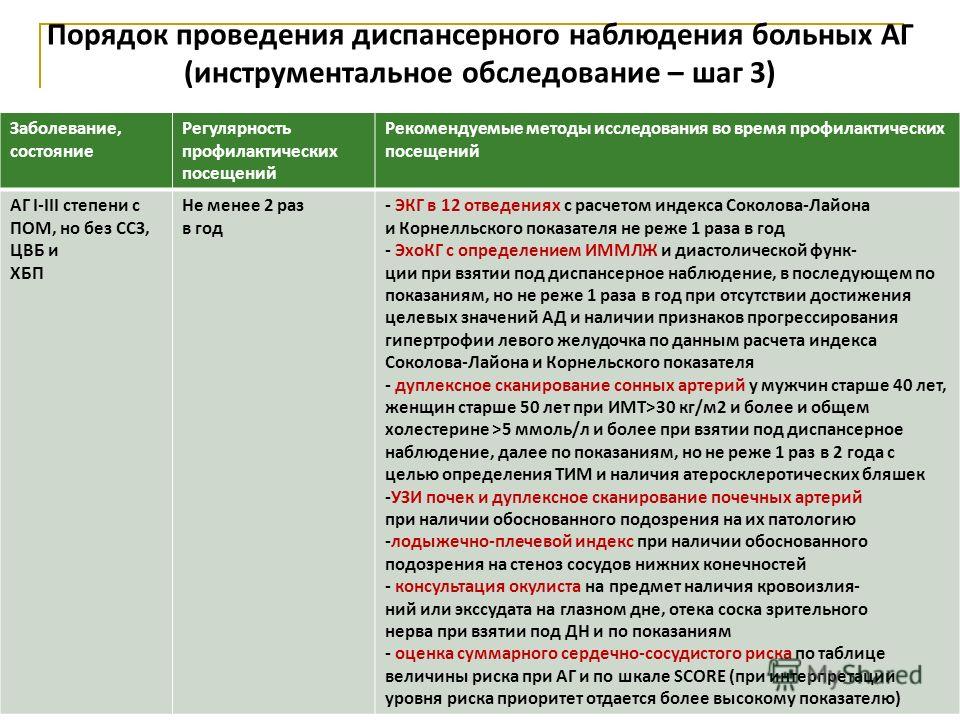
При отборе больных хроническими заболеваниями врачи отдают предпочтение тем из них, кто страдает наиболее распространенной патологией внутренних органов, дающей высокие показатели заболеваемости с временной и стойкой утратой трудоспособности, приводящей к инвалидности и смертности, значительно влияющей на среднюю продолжительность жизни. Сюда относятся сердечно-сосудистые заболевания, болезни органов дыхания, желудочно-кишечного тракта и др. Для облегчения работы терапевтов и врачей-специалистов и соблюдения единства принципов диспансеризации всех групп больных разработаны и используются примерные схемы динамического наблюдения за больными с каждой нозологической формой. В них указываются кратность наблюдения, перечень осмотров специалистами и их периодичность, наименование и частота лабораторных, инструментальных и других диагностических исследований, основные лечебно-оздоровительные мероприятия, критерии эффективности диспансеризации.

Профилактическое направление деятельности амбулаторно-поликлинических учреждений наиболее полно выражается в диспансерном методе. Основные задачи диспансеризации: изучение и устранение причин, способствующих возникновению и распространению заболеваний; активное выявление и лечение начальных форм заболеваний; предупреждение рецидивов, обострений и осложнений уже имеющихся заболеваний.
В диспансеризации участвуют все лечебно-профилактические, санитарно-профилактические учреждения и врачи всех специальностей.[3] При этом ведущая роль принадлежит территориальным поликлиникам и медико-санитарным частям на промышленных предприятиях. Осуществление ежегодной диспансеризации всего населения включает: проведение ежегодных диспансерных осмотров всего населения по территориальному или производственному принципу с последующим дообследованием нуждающихся лиц в территориальных поликлиниках, женских консультациях, диспансерах, консультативно-диагностических центрах, стационарах больниц, клиниках научно-исследовательских и медицинских институтов; осуществление необходимых лечебно-оздоровительных мероприятий и диспансерного наблюдения за больными и лицами, имеющими факторы риска.
В организационном процессе диспансеризации выделяются следующие этапы: отбор контингентов путем активного выявления, регистрация их, проведение комплекса лечебных и социально-профилактических мероприятий, т.е. осуществление собственно диспансерного наблюдения и оценка результатов эффективности диспансеризации. Выявление лиц, подлежащих диспансеризации, производится на профилактических осмотрах в отделениях профилактики, а также при первичном приеме больных врачом в поликлинике или при посещении их на дому. Известное значение имеют и различные целевые профилактические осмотры, где выявляются наиболее ранние стадии заболеваний. Используя данные переписи, администрация поликлиники при участии заведующих отделениями и врачей всех специальностей составляется планграфик проведения профилактических медицинских осмотров.
Первый этап в проведении ежегодной диспансеризации — профилактические медицинские осмотры контингентов населения. Различают: 1) периодический медицинский осмотр — медицинский осмотр всего населения по группам диспансерного наблюдения, проводимый по плану в установленные сроки и при текущей обращаемости за медицинской помощью в лечебно-профилактические учреждения; 2) предварительный медицинский осмотр — медицинский осмотр лиц, поступающих на работу, с целью выявления заболеваний, которые могли явиться противопоказаниями для работы в данном учреждении (предприятии) или по данной профессии.
Основными формами профилактических медицинских осмотров являются индивидуальные и массовые. Индивидуальные осмотры проводятся при вызове и обращении пациентов в поликлинику, а также среди больных, находящихся на излечении в стационарах, т. е. это основная форма медицинских осмотров неорганизованного населения. Массовые комплексные профилактические медицинские осмотры имеют цель объединения периодических целевых осмотров. Они проводятся среди организованных групп населения, рабочих и служащих промышленных предприятий, учреждений.
Комплексные медицинские осмотры бывают одно- двух- и трехэтапные. Проведение одноэтапных комплексных медицинских осмотров осуществляет бригада врачей в составе терапевта, хирурга, стоматолога, гинеколога, а также врачей других специальностей по показаниям (приказ Министерства здравоохранения СССР № 1026 от 31.07.85 г.). При необходимости больных направляют к врачам узких специальностей и на дополнительные исследования (лабораторные, функциональные методы). Для проведения двух- и трехэтапных комплексных медицинских осмотров вначале производится отбор лиц, подозрительных на наличие того или иного заболевания, а на втором и третьем этапах — их тщательное обследование и диагностика.
При каждом очередном осмотре в процессе динамического наблюдения хирург проверяет и уточняет ранее установленный диагноз, вносит необходимые дополнения и изменения, определяет лечебные мероприятия и частоту повторных осмотров в соответствии с изменениями в течении заболевания и социально-бытовыми условиями, а также устанавливает необходимость перевода в другую группу диспансерного наблюдения, по показаниям проводятся необходимые консультации и дополнительные исследования.
Хирургом при диспансеризации проводится осмотр с целью выявления онкологических заболеваний, доброкачественных опухолей, тромбофлебита, геморроя, трещин прямой кишки, заболеваний костной системы. Осуществляются пальпация регионарных лимфоузлов, щитовидной железы, органов брюшной полости; пальцевое исследование прямой кишки (ампулярной части) и пахового канала (наружного отверстия); осмотр артерий, вен, доступных осмотру; оценка состояния опорно-двигательного аппарата.
При осмотрах проводятся лабораторные, диагностические и инструментальные исследования: анализ крови (определение СОЭ, гемоглобина, лейкоцитов); исследование мочи на сахар (кровь на сахар по показаниям); исследование мочи на белок; ЭКГ (40 лет и старше); флюорография органов грудной клетки ежегодно; женщинам — маммография (флюоромаммография) после 35 лет 1 раз в 2 года; пальцевое исследование прямой кишки — с 30 лет.
По завершении ежегодной диспансеризации выделяются следующие 3 группы:
— здоровые — лица, не предъявляющие жалоб, не имеющие хронических заболеваний в анамнезе, у которых при медицинском обследовании не обнаружено изменений со стороны отдельных органов и систем, результаты лабораторно-диагностических исследований без отклонений от нормы;
— практически здоровые — лица, имеющие в анамнезе хроническое заболевание, которое не приводит к нарушению функций организма и не влияет на трудоспособность и социальную активность; в группе практически здоровых выделяются лица с факторами риска в отношении сердечно-сосудистых, онкологических, неспецифических заболеваний легких, эндокринных и др.;
— больные с хроническими заболеваниями подразделяются в зависимости от стадии компенсации процесса: полная компенсация, субкомпенсация, декомпенсация.
Установленные группы наблюдения отмечаются в медицинской карте амбулаторного больного и выносятся на титульный лист карты. При наличии показаний к диспансерному наблюдению по нескольким хроническим заболеваниям группа наблюдения определяется по наиболее тяжелому из них.
Динамическое наблюдение в I группе (здоровые) осуществляется в форме ежегодных профилактических медицинских осмотров. Для этой группы диспансерного наблюдения составляется общий план лечебно-оздоровительных, профилактических и социальных мероприятий, который включает мероприятия по улучшению условий труда и быта, по борьбе за здоровый образ жизни, пропаганду санитарных знаний.
Динамическое наблюдение во II группе имеет своей целью устранение или уменьшение влияния факторов риска, повышение резистентности и компенсаторных возможностей организма. Эта группа осматривается с использованием общепринятого минимума исследований, а также дополнительных обследований, связанных с характером риска. Второй раз в году эта группа обследуется только с использованием методик, позволяющих выявлять ранние формы заболеваний, «грозящих» диспансеризуемому. Для каждого из этой группы в дополнение к общему плану мероприятий предусматриваются индивидуальные лечебно-оздоровительные мероприятия. Индивидуальные мероприятия рекомендуются пациенту и проводятся врачом в период профилактических медицинских осмотров.
Таким образом, динамическое диспансерное наблюдение I — II групп лиц предусматривает проведение первичной профилактики — предупреждение возникновения заболевания и укрепление здоровья диспансеризуемых.
Динамическое наблюдение лиц III группы диспансерного учета осуществляется на основании плана мероприятий и имеет своей целью предупреждение рецидивов, обострений и осложнений уже имеющихся заболеваний, т. е. является важным звеном вторичной профилактики.
При ежегодной диспансеризации всего населения каждый должен максимально использовать любую явку пациента в медицинское учреждение по всякому поводу (заболевание, профилактический осмотр, получение справки, оформление санаторно-курортной карты, посещение врачом больного на дому, стационарное лечение и т. д.) для прохождения им минимума обследований, необходимых для диспансеризации данной группы населения и проведения лечебно-оздоровительных мероприятий.
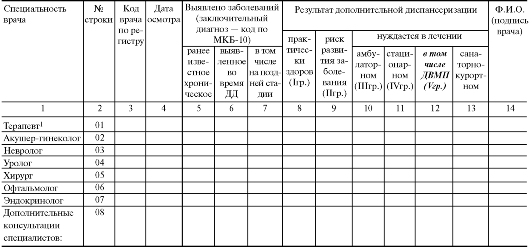
При выявлении заболевания врач любой специальности должен обеспечить заполнение: 1) статистического талона для регистрации заключительных (уточненных) диагнозов — форма № 025–2/у; 2) листа для записи заключительных уточненных диагнозов медицинской карты амбулаторного больного — форма № 025/у: 3) контрольной карты диспансерного наблюдения — форма № 030/у; 4) эпикриза взятия больного на диспансерный учет; 5) плана лечебно-оздоровительных мероприятий на год (диагностических, профилактических и социальных).
Диспансерному наблюдению врачом-хирургом подлежат 5 групп больных:
1. Заболеваниями венозной (флебиты, тромбофлебиты, постфлебитический синдром, варикозное расширение вен нижних конечностей, трофические язвы на фоне хронической венозной недостаточности и др.) и артериальной систем (облитерирующий атеросклероз, облитерирующий эндартериит, болезнь Рейно, тромбангиит и др.).
2. Заболеваниями органов брюшной полости и передней брюшной стенки (желчнокаменная болезнь, хронический панкреатит; грыжи передней брюшной стенки: паховые, бедренные, пупочные, послеоперационные, вентральные).
3. Заболеваниями опорно-двигательного аппарата и костно-суставной системы (остеомиелиты, стенозирующие лигаментиты, контрактура Дюпюитрена, посттравматический эпикондилит и т.д.)
4. Заболеваниями ободочной и прямой кишок (геморрой, анальная трещина, свищи прямой кишки, одиночные и множественные полипы прямой и ободочной кишки, неспецифический язвенный колит, дивертикулы ободочной кишки, болезнь Гиршпрунга и т.д.)[4].
5. Хирургические осложнения после операций на органах грудной и брюшной полостей. После резекции желудка по поводу язвенной болезни и холецистэктомии больные наблюдаются в течение 2 лет после операции. При отсутствии показаний к повторной операции больные передаются для наблюдения терапевту. Этих больных активно вызывают для осмотра 1 — 2 раза в год с решением вопроса об объеме необходимых лечебных и профилактических мероприятий.
Больных с последствиями переломов и вывихов, с хроническим остеомиелитом наблюдает в динамике травматолог—ортопед поликлиники, а при его отсутствии — хирург. После переломов проводят осмотр и необходимое обследование 4 раза в год на протяжении 2 лет.
Каждый человек должен находиться под диспансерным наблюдением в одном из лечебно-профилактических учреждений (по месту жительства или по месту работы) у одного врача при максимальном обеспечении консультативно-методической помощью врачей других специальностей. При множественности хронической патологии приоритет определяется по правилам Международной классификации болезней и группе диспансерного наблюдения, которая в свою очередь зависит от стадии заболевания.
Медицинская сестра ежемесячно выверяет контингенты лиц, направленных на обследование, и запрашивает учреждения или направляемых лиц об их проведении. Если житель прошел медицинское обследование или отдельные осмотры, лабораторно-диагностические исследования в данном учреждении или в других, результаты их должны использоваться при ежегодной диспансеризации при условии, что давность их не превышает 6 мес. с момента исследования в прошедшем году или в течение календарного года. Продолжительность обследования и дообследования при ежегодной диспансеризации не должна превышать в основном 10 дней.
Стационары больниц проводят диспансеризацию госпитализированных в период их нахождения в стационаре, если она не была проведена до момента госпитализации в текущем календарном году. Все проведенные пациенту лабораторно-диагностические, функциональные и другие исследования при профилактических осмотрах, посещениях с лечебно-диагностической и консультативной целью во время пребывания в стационаре заносятся в выписку из истории болезни, передаются в амбулаторно-поликлинические учреждения и учитываются при диспансеризации населения.
Важнейшим условием правильной организации диспансеризации и заключительным этапом является подведение итогов и объективная оценка ее эффективности. Отчетными показателями проведения диспансеризации всего населения являются: охват ежегодной диспансеризацией населения; число выявленных больных по основным нозологическим формам (в соответствии с формой № 1 «Годового отчета лечебно-профилактического учреждения»); эффективность диспансеризации оценивается по динамике заболеваемости с временной и стойкой утратой трудоспособности, изменению группы диспансерного наблюдения.
Важное значение имеют следующие показатели диспансеризации:
1. Полнота охвата населения диспансерным наблюдением:
Общее число диспансеризуемых (больных+здоровых ·100
Среднее число обслуживаемого населения
2. Своевременность взятия больных на диспансерный учет. Показатель характеризует работу по раннему взятию на диспансерный учет, поэтому он исчисляется из совокупности заболеваний с впервые в жизни установленным диагнозом:
Число больных, взятых под наблюдение из числа лиц с впервые установленным диагнозом ·100
Число заболеваний с впервые в жизни установленным диагнозом в данном году
3. Число случаев временной нетрудоспособности на 100 работающих
Число первичных листков нетрудоспособности ·100
Число диспансеризуемых работающих
4. Процент больных, переведенных на инвалидность:
Число больных, переведенных на инвалидность·100
Число больных, состоящих под диспансерным наблюдением
5. Переводы из одной группы диспансерного наблюдения в другую:
Число лиц, переведенных в более легкую (тяжелую) группу ·100
Анализ этих показателей необходимо проводить дифференцированно по характеру патологии, оценивая их в динамике, сравнивая с аналогичными показателями за предыдущие отчетные периоды.
Здоровые и практически здоровые передаются для учета и наблюдения в отделение профилактики. Больные подлежат динамическому наблюдению у врачей специалистов соответствующего профиля. На всех больных под диспансерным наблюдением, заполняется «Контрольная карта диспансерного наблюдения». В дальнейшем составляются индивидуальные планы оздоровления больных и общий план лечебно-оздоровительных мероприятий по учреждению.
3. РЕАБИЛИТАЦИЯ В АМБУЛАТОРНОЙ ХИРУРГИИ
Реабилитация представляет собою комплекс методов восстановительного лечения в сочетании с социальной и профессиональной реадаптацией, который осуществляется применением государственных, общественных, медицинских, психологических, педагогических, юридических и других мероприятий и возвращает больного к обычной жизни и работе. Одним из основных этапов восстановительного лечения является поликлиника (амбулатория).
Хирург, работающий в амбулатории или поликлинике, должен быть хорошо знаком с основными принципами восстановительного лечения. Реабилитация больных с хирургическими заболеваниями на поликлиническом этапе включает медикаментозное и физиотерапевтическое лечение, лечебную физкультуру и массаж, психотерапию и другие виды лечебных мероприятий, направленных на быстрейшее восстановление здоровья и трудоспособности больного. Лишь рациональное сочетание перечисленных методов реабилитации с санаторно-курортным лечением, трудотерапией, диетпитанием будет способствовать выздоровлению больного и возвращению его к труду. Все реабилитационные мероприятия в поликлинике (амбулатории) должны основываться на индивидуальной оценке состояния здоровья больного и исходить из конкретных условий.
Реабилитация в широком аспекте может оказаться полноценной и результативной лишь в том случае, если параллельно с восстановительным лечением осуществляется социальная и профессиональная реадаптация.
 Медицинская реабилитация, кроме восстановления нарушенных физиологических функций организма больного, призвана ускорить выработку процессов компенсации и адаптации при необратимых изменениях. Социальная реабилитация должна быть направлена на создание благоприятных условий быта, обеспечение соответствующих материальных условий и др. Профессиональная реабилитация должна исходить из конкретных условий и состояния здоровья больного. При выздоровлении и возвращении на прежнюю работу определенное время следует исключать для него сверхурочные работы, длительные командировки, работу в ночное время. При частичной потере трудоспособности и необходимости перевода на другую работу на том же предприятии возникает необходимость в адаптации в новых производственных условиях. Если по состоянию здоровья больной не может выполнять прежнюю работу даже в облегченных условиях — необходима переквалификация.
Медицинская реабилитация, кроме восстановления нарушенных физиологических функций организма больного, призвана ускорить выработку процессов компенсации и адаптации при необратимых изменениях. Социальная реабилитация должна быть направлена на создание благоприятных условий быта, обеспечение соответствующих материальных условий и др. Профессиональная реабилитация должна исходить из конкретных условий и состояния здоровья больного. При выздоровлении и возвращении на прежнюю работу определенное время следует исключать для него сверхурочные работы, длительные командировки, работу в ночное время. При частичной потере трудоспособности и необходимости перевода на другую работу на том же предприятии возникает необходимость в адаптации в новых производственных условиях. Если по состоянию здоровья больной не может выполнять прежнюю работу даже в облегченных условиях — необходима переквалификация.
Поликлинический этап медицинской реабилитации является важным звеном в восстановлении здоровья больных и их трудоспособности. Хирург поликлиники (амбулатории) располагает достаточно большими возможностями для осуществления этих целей.
Все лечившиеся в поликлинике (амбулатории) больные (выздоровевшие, с частичной и полной потерей трудоспособности) в дальнейшем должны находиться под диспансерным наблюдением. К настоящему времени достаточно полно разработаны основные принципы медицинской реабилитации.[5] Они заключаются в следующем.
1. Непрерывность поэтапного преемственного применения методов восстановительного лечения. Наиболее эффективной реабилитация может быть лишь при непрерывном осуществлении соответствующих лечебных мероприятий в такой последовательности: хирургический стационар — реабилитационное отделение стационара — поликлиника или реабилитационное отделение поликлиники — санаторно-курортное лечение — возврат к трудовой деятельности.
2. Раннее начало реабилитационных мероприятий. Анализ результатов лечения в различных вариантах показал, что позднее применение реабилитационных методов увеличивает сроки восстановления трудоспособности.
3. Реабилитационные мероприятия должны носить комплексный характер. в их реализации должны участвовать психологи, юристы, представители профсоюза, органов социального обеспечения и других организаций. Вся работа указанных специалистов осуществляется под руководством врача.
4. Индивидуальный подход в назначении и осуществлении восстановительного лечения. При планировании реабилитационных мероприятий для больных с определенным заболеванием трудно выработать единую схему восстановительного лечения. Так, по данным А. Н. Кравчука и соавторов (1982), функция органов панкреатодуоденальной зоны после холецистэктомии восстанавливается лишь у больных с продолжительностью заболевания до 5 лет. У больных с более длительными сроками заболевания без восстановительного лечения получить хорошие отдаленные результаты не удается. А если учесть возраст, сопутствующие заболевания, наследственную предрасположенность, анамнез и другие факторы, то становится ясным, что единую стандартную схему реабилитации даже для определенной нозологической формы выработать почти невозможно. Ориентиром в таких ситуациях должна быть единая цель — быстрейшее восстановление здоровья больного и возвращение его к труду.
Успех и эффективность медицинской реабилитации зависит от наиболее рационального сочетания методов медикаментозного лечения, физиотерапии, лечебной физкультуры, диетпитания и целенаправленных оздоровительных мероприятий (дом отдыха, санаторий-профилакторий, санаторно-курортное лечение и др.).
Санаторно-курортное лечение. В системе реабилитационных мероприятий важное место занимает санаторно-курортное лечение. Медицинский отбор для санаторно-курортного лечения осуществляется лечащим врачом совместно с заведующим отделением или главным врачом лечебно-профилактического учреждения в процессе диспансеризации и наблюдения за больным.[6] Направляя больного в санаторий, всегда следует помнить о том, что курортное лечение должно продолжить, расширить, углубить и закрепить достигнутый эффект в стационаре или поликлинике. При направлении больных на санаторно-курортное лечение следует провести клинический анализ крови и мочи, рентгеноскопию или флюорографию грудной клетки, электрокардиографию). При заболеваниях пищеварительной системы необходимо провести рентгеноскопию пищеварительного тракта и исследование желудочной секреции. Курортное лечение может иногда вызывать обострение патологического процесса, поэтому при направлении больного следует тщательно определять степень активности основного и сопутствующего заболеваний.
При наличии медицинских показаний больному выдается справка (форма 070/у), в которой указывается диагноз, рекомендуемые санатории и время года, срок действия справки — 2 мес. Она является основанием для выдачи в профсоюзной организации путевки.
Получив на руки путевку, больной обязан не ранее, чем за 2 мес. и не позднее, чем за 20 дней до начала санаторно-курортного лечения явиться к врачу для заполнения санаторно-курортной карты установленного образца (072/у), которая подписывается лечащим врачом, заведующим отделением или главным врачом больницы. О выдаче санаторно-курортной карты делается запись в амбулаторной карте; срок действия карты — 2 мес.
Если по состоянию здоровья больной не нуждается в постоянном медицинском наблюдении и соблюдении определенного режима, ему может быть рекомендовано амбулаторное курортное лечение. В таких случаях врач по месту жительства выдает ему санаторно-курортную карту. Примерный перечень заболеваний, подлежащих санаторно-курортному и амбулаторному курортному лечению приведен в приложении 1.
Общие противопоказания, исключающие направление на курорты и в местные санаторий, следующие (приложение 2).
1. Все заболевания в острой стадии, хронические заболевания в стадии обострения и осложнения острогнойными процессами.
2. Острые инфекционные заболевания до окончания срока изоляции.
3. Все венерические заболевания в острой или заразной стадии.
4. Психические заболевания (все формы наркомании и хронического алкоголизма, эпилепсия).
5. Все болезни крови в острой стадии и в стадии обострения.
6. Кахексия любого происхождения,
7. Злокачественные новообразования. Больные после радикального лечения — хирургического, химиотерапевтического, лучевой терапии, комбинированного по поводу злокачественных новообразований могут направляться только в местные санатории для общеукрепляющего лечения при удовлетворительном состоянии.
8. Все состояния и заболевания, требующие хирургического вмешательства, стационарного лечения.
9. Все заболевания, при которых больные не способны к самостоятельному передвижению, самообслуживанию, и нуждаются в постоянном специальном уходе.
10.Эхинококкоз любой локализации.
11.Часто повторяющиеся или обильные кровотечения.
12.Беременность всех сроков служит противопоказанием для направления на бальнеологические и грязевые курорты, а на климатические курорты — начиная с 26 недели беременности. Во все сроки беременности нельзя направлять женщин на курорты и в санатории: для бальнео- или грязелечения по поводу гинекологических заболеваний; для лечения радоновыми ваннами экстрагенитальных заболеваний; жительниц равнин на горные курорты, расположенные на высоте 1000 м над уровнем моря.
13. Все формы туберкулеза в активной стадии — для любых курортов и санаторий нетуберкулезного профиля.